DR. MED. ANDREAS KRÜGER (MD, POLODOC)
Specialist in Orthopaedic Surgery and Traumatology FMH
Hamstring Injuries
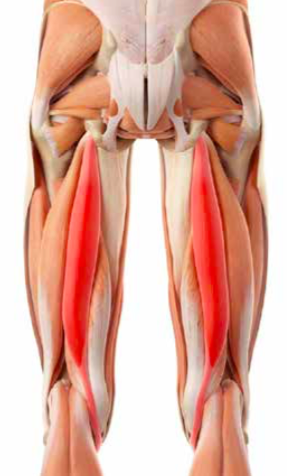
The hamstring comprises most of the muscle bulk in the back of the thigh. It is important for pushing off, jumping and landing and particularly when riding for ensuring good contact to the saddle. The hamstring is made up of three muscles – the biceps femoris, the semitendinosus and the semimembranosus, each with a common proximal attachment via a large tendon to the ischial tuberosity of the pelvis (the large bone you sits on in the buttock).
Hamstring Injuries: High energy and extension issues
A powerful eccentric contraction can injure the hamstring tendon when extending too far out of the saddle
(Dr. med. Andreas Krüger @polotimes.co.uk)
The hamstring comprises most of the muscle bulk in the back of the thigh. It is important for pushing off, jumping and landing and particularly when riding for ensuring good contact to the saddle. The hamstring is made up of three muscles – the biceps femoris, the semitendinosus and the semimembranosus, each with a common proximal attachment via a large tendon to the ischial tuberosity of the pelvis (the large bone you sits on in the buttock). This proximal attachment provides a fixed point from which muscle contraction can affect a more distal action – the hamstring provides some hip extension, but the main action is movement around the knee. This is the main muscle group responsible for knee flexion. The sciatic nerve runs very close to the proximal tendon attachment to the ischium and can be injured together with the hamstring.
Mechanism of injury
Powerful eccentric contraction, i.e. not placed centrally, either injures the proximal hamstring tendon through a progressive stretch or more commonly, when the hip is suddenly and forcefully flexed over an extended knee. This happens when you try to stay in the saddle while falling and the horse adds an additional opposite force. Proximal hamstring injuries can be complete tendon ruptures or incomplete/ partial tears. In a young person, the bone with the tendon attached is often separated or fractured from the pelvis (ischium).
Presentation of a hamstring injury
The rider will feel something ‘go’, deep in the buttock. If the incident is observed by others, often the player will grab the buttock or upper thigh – the so called ‘clutch’ sign of a hamstring injury. They are generally not able to continue with activity and if on the ground may need assistance to get up and walk. There is usually immediate pain and weight bearing on the affected leg is very difficult, so crutches are usually required. It is painful to sit on the affected buttock. Over the next 24 to 48 hours there is usually swelling and bruising that appears over the buttock area, which then extends down the back of the thigh and sometimes even into the lower leg. Occasionally there can be pins and needles in the foot or lower leg and loss of movement in the foot can be seen with a foot drop in rare cases.
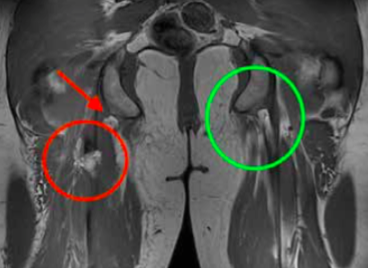
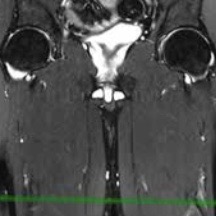
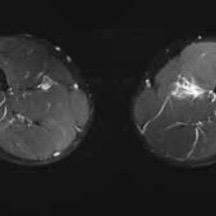
An MRI is the gold standard for identifying hamstring tendon tears. The red circle signifies an injured tendon, whereas the green circle shows a healthy tendon.
Investigation: X-rays
X-rays are important for younger patients, to rule out a fracture of the bony attachment.
Ultrasound
Ultrasound can identify a blood collection in the buttock and upper thigh, whilst also detecting tendon tears.
MRI
An MRI scan is the gold standard which is highly accurate at determining the site of injury, whether the tear is partial or complete and importantly whether there has been any retraction of the tendon end into the thigh.
A powerful eccentric contraction can injure the hamstring tendon when extending too far out of the saddle (Photography by imagesofpolo.com)
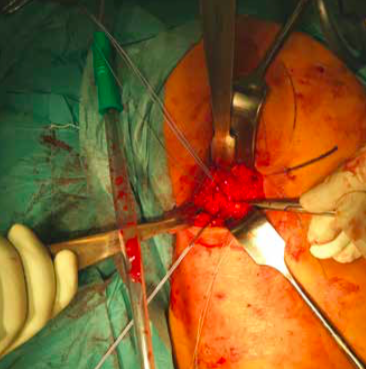
Operative repair of a hamstring tendon is recommended when there is a complete tear
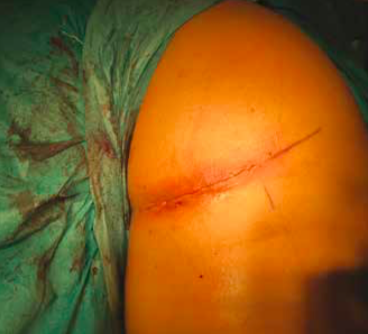
The incision is made in the buttock/upper thigh area where the torn tendon end will be found
Treatment
Initial treatment in the first few days should be symptomatic – measures to reduce pain and swelling with icing, analgesia and the use of crutches to assist walking. As the pain starts to settle, some gentle movement of the leg can be beneficial and the assistance of a physiotherapist at this point can be very helpful.
Once the diagnosis of a hamstring injury is made, it is important to get a specialist opinion regarding treatment options. Conservative treatment with a rehab programme may be appropriate for players with a low demand, or those with partial tendon tears where a significant proportion of the tendon is still intact. Operative repair of the tendon is generally recommended when there is a complete tendon tear. Surgical repair usually involves an overnight stay in hospital and the procedure itself is performed under general anaesthetic. An incision is made in the buttock/upper thigh and the torn tendon end is identified, mobilised if it is retracted down into the thigh and then repaired back onto the bone using bone anchor sutures.
Rehabilitation
After surgery, painkillers are generally required. Post-operation, a positioning pillow under the knees will relax the hamstring and a leg brace will control the degree of extension. Initially the knee will be limited to a 60 degree flexion. A systematic progression of extension is advised in two-week intervals, increasing the extension in 20 degree steps. Crutches will be needed for six weeks, putting a small amount of weight on the ground and the extension of the knee is limited with a brace. At six weeks, patients will start loading of the leg with possibly a return to light running and soft riding at three to four months. A return to chukkas may be considered after six months.
Physiotherapy protocol
(by Gregor Schwarzer, Gsports.ch)
It is important to know how the region of the lower back/pelvis/ hip is put together. The physiotherapy programme following surgery will be divided in four periods of time:
Period One
Day 0 to 5: Vascular and cellular phase with inflammation control. This is the healing phase of the skin and the soft tissue underneath. It is essential to control inflammation of the vascular and cellular phase.
Period Two
Day 5 to 20: Proliferation. The healing from Period One will continue whilst a scar is created on the surface.
Period Three
Day 21 to 60: Consolidation of work. The wound’s scar tissue should be stable by this point, so the rehabilitation is now about consolidation.
Period Four
Day 60 and onwards: Organisation and reconstruction (the most important element).
The adequate stimulus of the tendon matrix is the most crucial element when finding the way back to full function, following a strict regime according to the aforementioned periods.
Rehabilitation
Day 1 to 21: Local therapy is required. Start with lumbar spine treatment as well as treatment to the hip/leg region. Day 21 to 42: Testing the trunk musculature and control of the body’s symmetries. Day 42 onwards: Begin your return to activity while undertaking quality exercises. To regain your former activity level will be challenging.
For more information contact Dr. med. Andreas Krüger
Dr.med. Andreas Krüger is a Swiss board orthopaedic and trauma surgeon in Zurich, who specialises in knee and shoulder surgery. Andi is a second generation of tournament doctors for equine sports, known as Polodoc since 2013 and is a member at Legacy Polo Club in Switzerland
Sportmedizin und orthopädische Chirurgie
Dr. med. Andreas Krüger Facharzt für Orthopädische Chirurgie und Traumatologie des Bewegungsapparates und unterstütz sowohl Hobby Sportler wie auch globale Spitzenathleten. Er ist einer der führenden Spezialisten im Bereich Regeneration nach Training und Wettkampf und ist eine Key-Opinion Leader im Bereich Polo und Sportmedizin bzw. Chirurgie.
Dr. med. Andreas Krüger Facharzt für Orthopädische Chirurgie und Traumatologie des Bewegungsapparates und unterstütz sowohl Hobby Sportler wie auch globale Spitzenathleten. Er ist einer der führenden Spezialisten im Bereich Regeneration nach Training und Wettkampf und ist eine Key-Opinion Leader im Bereich Polo und Sportmedizin bzw. Chirurgie.
Source: patientube.com
Dr. med. Andreas Krüger (PoloDoc)
Dr. med. Andreas Krüger is a Swiss board orthopaedic and trauma surgeon in Zurich, who specialises in knee and shoulder surgery. Andi is a second generation of tournament doctors for equine sports, known as Polodoc since 2013 and is a member at Legacy Polo Club in Switzerland.
Specialist in Orthopaedic Surgery and Traumatology FMH
Patientube: Interview mit Dr. med. Andreas Krüger
Dr. phil. Dr. med. Anna Erat (patientube_com) im Interview mit Dr. med. Andreas (PoloDoc)
patientube_com Im Interview: Dr. phil. Dr. med. Anna Erat und Dr. med. Andreas Krüger #andreaskrüger #annaerat #patientube #unalone #polo #polomatch #polodoc #andikrüger
Dr. med. Andreas Krüger (Sportmedizin und Kniechirurgie)
Polo injuries - need an orthopaedic surgeon?
In the world wide web you will find only rare articles about Polo injuries. One of these scientific articles concludes that at every tournament an orthopedic and trauma surgeon should be present at all times.
In the world wide web you will find only rare articles about Polo injuries. One of these scientific articles concludes that at every tournament an orthopedic and trauma surgeon should be present at all times.
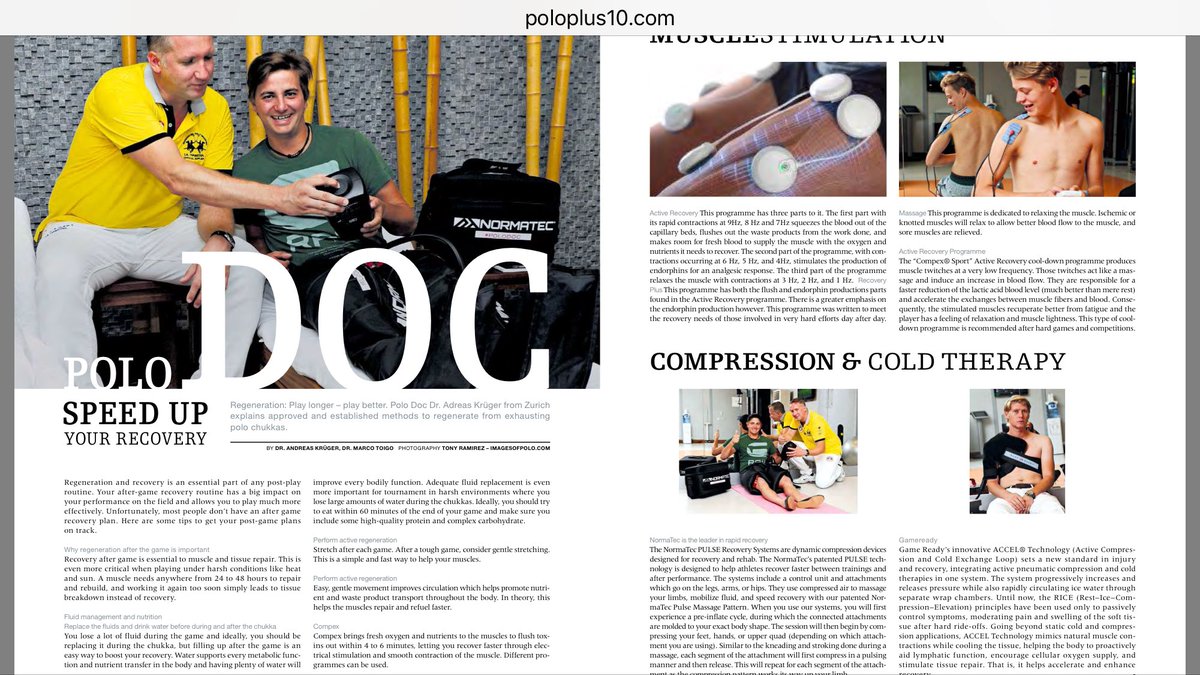
Protect Your Muscles
The most common cause of groin pain is a muscle, tendon or ligament strain, particularly in athletes who play stop and go sports. Groin pain might occur immediately after an injury, or pain may come on gradually over a period of weeks or even months and will be worsened by continued use of the injured area. Less commonly, a bone injury or fracture, a hernia or even kidney stones might cause groin pain. Although testicle pain and groin pain are different, a testicle condition can sometimes cause pain that spreads to the groin area.
Tune up the brakes – Optimise the muscle
(Dr. med. Andreas Krüger @polotimes.co.uk) Polodoc Medical Insight September 2017
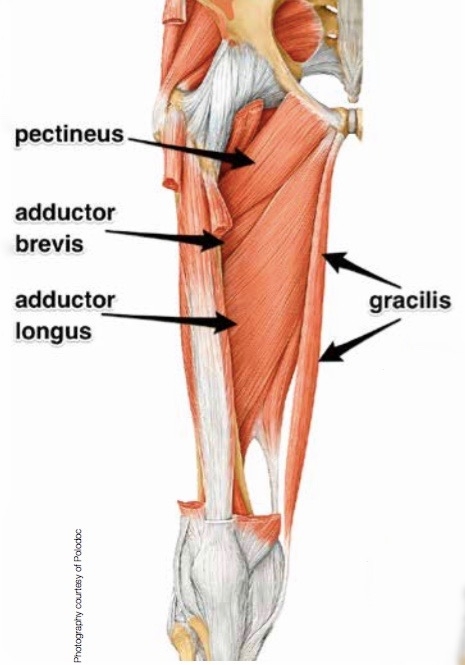
Stopping the horse and keeping the position in the saddle while changing direction can create extreme tension to the thigh musculature. This peak tension can damage a cold or not prepared muscle. A strain, muscle pull, or even a muscle tear refers to damage to a muscle or its attaching tendons. You can put undue pressure on muscles during normal riding, normal daily activities, with sudden heavy lifting, during sports, or while performing work tasks.
Injury pattern
Muscle damage can be in the form of tearing (part or all) of the muscle bres and the tendons attached to the muscle. The tearing of the muscle can also damage small blood vessels, causing local bleeding, or bruising and pain caused by irritation of the nerve endings in the area. Typical injury happens when the player is not warmed up and pre-riding stretching was left out, in particular, the half seat and braking, needs maximum contraction of the adductor muscles.
Symptoms of muscle strain
Swelling, bruising, or redness due to the injury
Pain at rest
Pain when the speci c muscle or the joint in relation to that muscle is used
Weakness of the muscle or tendons
Inability to use the muscle at all
Diagnosis
In most of the cases, the injury history, the injury pattern and clinical examination help to de ne the diagnosis.
First line treatment
The muscle pattern of the upper thigh and adductor
Protect the strained muscle from further injury and rest the strained muscle. Avoid the activities which caused the strain and other painful activities. Ice the muscle area (20 minutes every hour while awake). Ice is a very effective anti-in ammatory and pain- reliever. Small ice packs, such as packages of frozen vegetables or water frozen in foam coffee cups, applied to the area may help decrease in ammation. Compression can be gently applied with an Ace or other elastic bandage, which can both provide support and decrease swelling. Do not wrap tightly and elevate the injured area to decrease swelling, propping up a strained leg muscle while sitting, for example. Activities that increase muscle pain or work the affected body part are not recommended until the pain has signi cantly improved.
Professional treatment
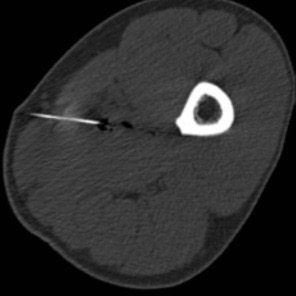
The most important key to treatment is the early diagnostic proof of a working diagnosis from clinical examination. Ultrasound is the best form of examination where the exact point of maximum pain can be detected, while the MRI (Magnetic Resonance Imaging) is most precise in de ning the extent of injury in a standardised fashion. Following this a computer tomography guided in ltration can deliver painkillers (Ketorolac) directly to the spot of the lesion with additional PRP (Platet-riched Plasma - ACP or Hyaloron Tendon) for accelerated healing. After treatment, physical workouts should be limited the frst 48 hours. A physiotherapeutic workout should consist of an eccentric training with local analgesic treatment (Ultrasound, TENS). The new Compex® SP 8.0 treatment programmes can alleviate pain, measuring the individual impulse needed to optimally stimulate the muscle. At the same time, muscle training should also be undertaken. Beyond this manual treatment, auxiliary local compression with thigh sleeves may also reduce the symptoms.
An MRI Scan can be the most useful diagnostic tool
When adequate stretching has not taken place before ..
... a match, injuries to the muscles becomes more likely
Return to play
The intervals between injury and a return to sport are different for each individual. After a minimum of three weeks recovery, pain free normal gait and a less than few seconds squeeze test are mandatory perquisites to go back in the saddle. In the worst cases of muscle injury, even longer periods are recommended.
Electrical stimulation can also help speed up recovery
Prevention
Most muscle injuries are due to a neglected preparation timetable for the maximum load and strain on the tissue. Also, repetitive micro injuries can lead to chronic impairment. Elasticity of the muscle is key, so adequate stretching before and after the game is crucial. Optimal preparation with additional workout through electrical stimulation may also be helpful.
Stretching before and after the match is important to prevent injury
When to see your doctor
Hematoma in the region of pain
Palpable cavity in the muscle
Ongoing pain for more than one week
Rule out symphysis injury
For more information contact Dr. med. Andreas Krüger
Groin Pain and No Flexibility
The most common cause of groin pain is a muscle, tendon or ligament strain, particularly in athletes who play stop and go sports. Groin pain might occur immediately after an injury, or pain may come on gradually over a period of weeks or even months and will be worsened by continued use of the injured area. Less commonly, a bone injury or fracture, a hernia or even kidney stones might cause groin pain. Although testicle pain and groin pain are different, a testicle condition can sometimes cause pain that spreads to the groin area.
Groin Pain and No Flexibility
(Dr. med. Andreas Krüger @polotimes.co.uk) Polodoc Medical Insight April 2018
A bad combination
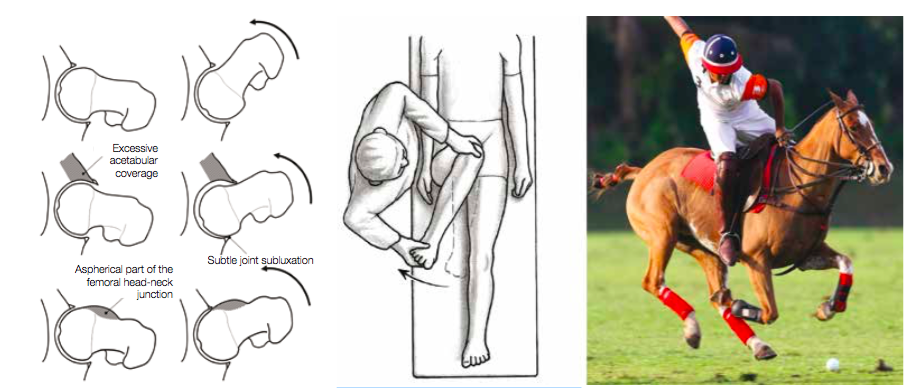
Flexibility to bend forward while standing in the stirrup and the freedom in the hip is key to reach out and win the ball in the one-to-one situation. Even while doing a regular polo swing and turning the upper part of your body, a relevant rotation in the hip is performed.
A reduced range of motion in the hip or a more relevant stiffness can lead to a pain problem limiting the performance of playing polo. The orthopaedic reason for this can be a mismatch between the ball and the socket of the hip, which is called femoral acetabular impingement (FAI).
How do I get FAI?
Some experts believe that significant athletic activity before skeletal maturity increases the risk of FAI, but no one truly knows. Sports with significant contact (i.e., football), with repetitive stress to the hip and male gender are associated with an increased likelihood of FAI.
Types of FAI
FAI generally occurs in two forms – Cam and Pincer. The Cam form describes the femoral head and neck relationship as aspherical or not perfectly round. This loss of roundness contributes to abnormal contact between the head and socket. The term Pincer (which comes from the French word meaning ‘to pinch’) describes the situation where the socket or acetabulum has too much coverage of the ball or femoral head. This over- coverage typically exists along the front-top rim of the socket (acetabulum) and results in the labral cartilage being ‘pinched’ between the rim of the socket and the anterior femoral head-neck junction. The Pincer form of the injury is typically secondary to ‘retroversion’, a turning back of the socket (‘profunda’), a socket that is too deep (‘protrusio’), or a situation where the femoral head extends into the pelvis. Most of the time, the Cam and Pincer forms exist together, otherwise known as ‘mixed impingement’. FAI is associated with cartilage damage, labral tears, early hip arthritis, hyperlaxity, sports hernias and lower back pain. FAI is common in professional athletes, but also occurs in active individuals.
Prof. Dr. M. Tannast
Notes from Consulting Expert for Joint Preserving Hip Surgery Prof. Dr. M. Tannast of Bern University
1) Repetitive sports in adolescents can lead to an early onset alteration of the hip. 2) 50 percent of the cases are misdiagnosed as a ‘sports hernia’. 3) The majority of problems can be solved with minor invasive surgery using arthroscopic methods.
Other reasons for groin pain
The most common cause of groin pain is a muscle, tendon or ligament strain, particularly in athletes who play stop and go sports. Groin pain might occur immediately after an injury, or pain may come on gradually over a period of weeks or even months and will be worsened by continued use of the injured area. Less commonly, a bone injury or fracture, a hernia or even kidney stones might cause groin pain. Although testicle pain and groin pain are different, a testicle condition can sometimes cause pain that spreads to the groin area.
Groin pain commonly has its origins in the hip joints
The diagnosis of FAI
Patients will undergo a physical examination which will include:
The hip clinical examination should be
done with great care, because it provides the most reliable diagnostic information. Physical findings will dictate further tests and necessary management.
Observation of a patient’s sitting posture, gait, palpation of the hip, abductor strength testing, careful hip range-of- motion (ROM) assessment and specific provocative tests like the impingement test (rapid internal rotation of the leg in 90 degree flexion and adduction) should be performed.
Radiological examination: The investigation of FAI requires a combination of a roentgenographic examination and more sophisticated cross-sectional studies, such as magnetic resonance imaging (MRI) with performance of specific action.
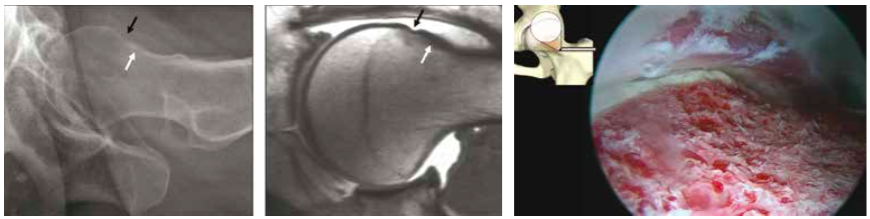
Cam type FAI in a 37-year-old woman and the joint after arthroscopic treatment
Treatment of FAI
Conservative treatment Activity restriction or cessation may alleviate symptoms in some patients. Athletes involved in repetitive hip flexion activities may experience significant relief of discomfort if they refrain from their sport. Although conservative measures are likely to be temporarily successful in some patients, those with a high activity level and athletic ambitions usually have low compliance. Conservative treatment may help and should be applied as a first-line treatment in symptomatic hips, especially those with mild and intermittent symptoms, before surgery is considered. Treatment may include activity restrictions, hydrotherapy, anti-inflammatory medicines and intra-articular injections. The severity of the clinical picture will dictate the eventual therapeutic methods used. Physical therapy, emphasising the improvement of passive hip ROM, or stretching, is counterproductive and should be avoided because it will irritate the hip and subsequently worsen the pain by sustaining and evolving articular surface damage.
Operative treatment
Surgical treatment of femoroacetabular injury focuses on improving the clearance for hip motion and alleviation of femoral support against the acetabular rim. This includes the surgical resection of the injured area, by trimming the acetabular rim or the femoral head–neck offset either via a surgical hip dislocation or arthroscopically. Mid-term results from these procedures are promising.
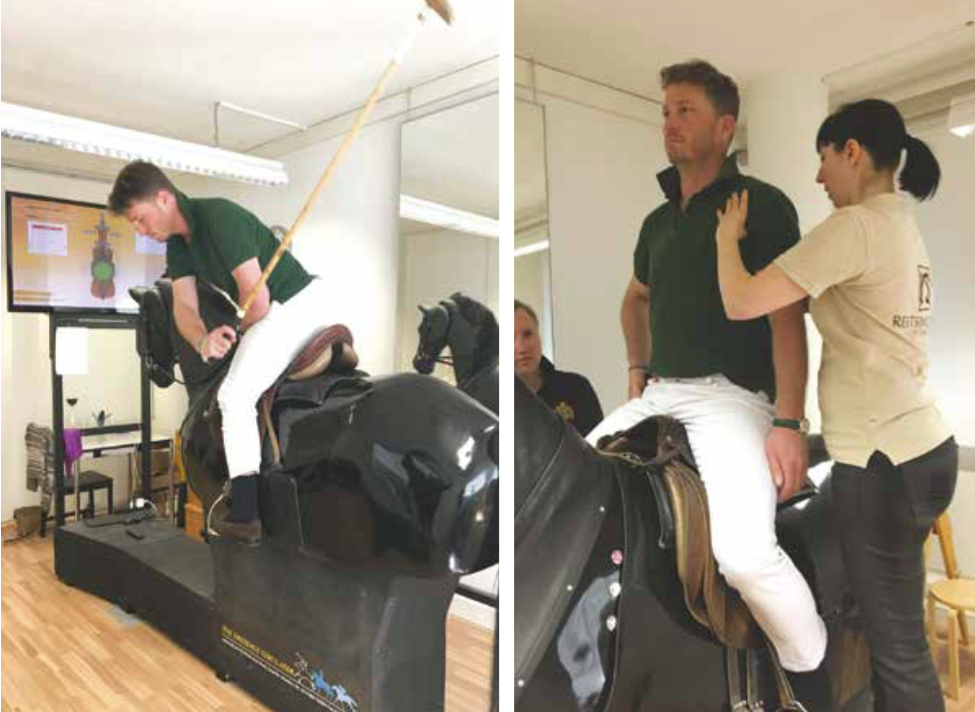
Use of the Racewood Horse can provide a full analysis of the seat position and swing technique, here shown at reitsimulator.ch with an equine sport therapist
Diagnostics and possible adjustments of riding technique
With the use of the Racewood Horse, a full analysis of the seat position and swing technique off the field can be performed. The medical expert can detect and correct painful positions whilst in the saddle and performing the swing. Typical intra-game problems can be simulated and analysed. The focus here
is on posture with control of muscle power and use, as well as pelvic spine coordination and maybe, if indicated, adjustments of the equipment. A complete work up of the groin pain should be performed with a treatment plan consisting of all components of conservative and if needed of operative therapy should be discussed.
Checkbox
To reduce internal rotation and groin pain, please see an orthopaedic surgeon for a consultation.
Rule out additional or other causes of injury with a sports specialist.
A full assessment of riding techniques with the help of a simulator can help to minimise future mistakes.
For more information contact Dr. med. Andreas Krüger
Special thank to J. Landry (Photographer)
Kreuzbandriss typische Skiverletzung – muss man immer operieren?
Kreuzbandriss typische Skiverletzung – muss man immer operieren? Mit ca. 30 % sind Knieverletzungen die häufigsten Skiunfälle auf den Pisten. Ganz vorne dabei in der Statistik ist der Kreuzbandriss. Es gibt verschiedene Kriterien, die bei der individuellen Entscheidungsfindung zur Behandlung einfliessen. Aber welche Behandlung ist die richtige für zwei Patientinnen von mir? Beide lieben das Skifahren und beide verletzen sich hierbei das vordere Kreuzband. Unterschiedlicher können ihre Geschichten nicht ausfallen. Ehemalige Skinachwuchs-Kader- vs. Hobby-Skifahrerin, Operation vs. konservative Behandlung.
Kreuzbandriss: Behandlungsmethoden mit und ohne Operation (1/3)
(Dr. med. Andreas Krüger im Interview mit Rosanna Di Bello @blog.hirslanden.ch)
Mit ca. 30 % sind Knieverletzungen die häufigsten Skiunfälle auf den Pisten. Ganz vorne dabei in der Statistik ist der Kreuzbandriss. Es gibt verschiedene Kriterien, die bei der individuellen Entscheidungsfindung zur Behandlung einfliessen.
Wir durften zwei Patientinnen von Dr. med. Andreas Krüger, Belegarzt in der Klinik im Park und Klinik Hirslanden in Zürich, kennen lernen. Beide lieben das Skifahren und beide verletzen sich hierbei das vordere Kreuzband. Unterschiedlicher können ihre Geschichten nicht ausfallen. Ehemalige Skinachwuchs-Kader- vs. Hobby-Skifahrerin, Operation vs. konservative Behandlung.
Wie alles geschah und welche Behandlung gewählt wurde, erfahren Sie in unseren beiden Patienteninterviews:
Patientin 1: «Kreuzbandriss: Ich wurde konservative also ohne Operation behandelt»
Patientin 2: «Kreuzbandriss: Ich entschied mich für eine Operation»
Im folgenden Interview erklärt uns Dr. med. Andreas Krüger, wieso der Kreuzbandriss eine typische Skiverletzung ist. Gleichzeitig erklärt er, wann die konservative und wann die operative Behandlung Sinn macht.
Herr Dr. Krüger, wir durften zwei Patientinnen von Ihnen kennen lernen. Beide haben sich beim Skifahren eine Kreuzbandverletzung geholt. Überraschend war die Unfallart von Frau Oehri. Sportliche junge Frau, die über das eigene Kind im Zeitlupen-Tempo stürzte und sich so das vordere Kreuzband riss.
Hat die Sportlichkeit der Person einen Einfluss auf den Verletzungsgrad des Kreuzbandrisses?
Dr. med. Andreas Krüger: Bei vielen Kreuzbandrissen spielt die Sportlichkeit (also die Fitness) nur eine untergeordnete Rolle. Entscheidend für den Verletzungsgrad sind der Unfallmechanismus und die wirkende Kraft. Typische Knieunfälle beim Skifahren passieren nicht nur auf der Piste, sondern auch beim Anstehen am Lift, wenn es beispielsweise bei fixiertem Unterschenkel zum Sturz kommt und die Skibindung nicht auslöst.
Drei Mechanismen sind häufig zu finden:
Der Unterschenkel und der Oberschenkel werden gegeneinander rotiert.
Das Knie erfährt eine X-Beinfehlstellung.
Eine Kombination, auf die das Knie nicht gut mit muskulärer Stabilisation reagieren kann.
Zusätzlich muss erwähnt werden, dass auch geistige und körperliche Ermüdung den Verletzungsgrad oft massgeblich beeinflussen. Prinzipiell sind nach dem Mittagessen und bei der letzten Fahrt die Unfallquoten erhöht.
Ist der Kreuzbandriss ein typischer Skiunfall? Wieso ist das so?
Dr. med. Andreas Krüger: Skifahren gehört mit zu den Knie beanspruchenden Sportarten. Bei den Skifahrern, sowohl bei Kindern als auch bei Erwachsenen, ist das Knie die am häufigsten verletzte Körperstelle. Jährlich verletzen sich gemäss Beratungsstelle für Unfallverfütung (bfu) ca. 69.000 Skifahrer auf Schweizer Pisten, wobei ca. 1/3 der Unfälle das Knie betrifft. Die vordere Kreuzbandruptur mit 38% aller Knieverletzungen ist die am häufigsten auftretende spezifische Diagnose (Brucker et. al, Alpiner Skibreiten- und Skileistungssport, 2014).
Wieso das so ist, lässt sich mit dem oben beschriebenen Mechanismus erklären. Je nach Sturz können die Fixation des Unterschenkels und die Rotation des Oberschenkels das Knie stark belasten und somit auch die Kreuzbänder.
Kann man vor dem Skifahren was tun, um die Verletzungswahrscheinlichkeit zu minimieren?
Dr. med. Andreas Krüger: Ein wesentlicher Faktor ist die Vorbereitung auf die Skisaison und die Risikominimierung. Eine gut trainierte Muskulatur, die weiss, wann sie wie zu funktionieren hat, kann helfen, die Unfallwahrscheinlichkeit im Risikobereich zu senken.
Das richtige Skiequipment und die korrekte Einstellung der Bindung aus Expertenhand sind eigentlich selbstverständlich.
Zwei Ihrer Patientinnen erlitten eine ähnliche Verletzung. Sie wählten aber unterschiedliche Behandlungen. Wann eignet sich die operative Massnahme, wann die konservative Massnahme?
Dr. med. Andreas Krüger: Ob sich eine konservative oder operative Massnahme für den Patienten eignet, hängt von verschiedenen Kriterien ab: biologisches Alter (wie alt fühlt er sich), / tatsächliches Alter, Vorhandensein einer Meniskusverletzung, Schmerzintensität, Sportausübung (Stop-and-Go-Sportarten wie Tennis, Fussball oder harmonische rhythmische Bewegungen wie Schwimmen, Golfen), Kniestabilität und zuletzt auch die persönlichen Ansprüche des Patienten.
Entscheidend für den Erfolg der konservativen Behandlung ist die Unversehrtheit des Meniskus und des Knorpels sowie der anderen Bänder im Knie. Aktuelle Studien haben gezeigt: Wenn das Knie neben einem Kreuzbandriss auch eine Meniskus- und/oder Knorpelverletzung aufweist, ist das Ergebnis besser, wenn das Knie operiert wird. Dabei wird das Kreuzband in der Regel durch eine körpereigene Sehne ersetzt. Die Operation dient in diesem Fall gleichzeitig auch als Schutz des Meniskus, um Folgeerkrankungen wie Arthrose, die durch eine zusätzliche Meniskusverletzung begünstigt wird, zu vermeiden bzw. minimieren.
Das heisst zusammengefasst:
Gute Belastbarkeit direkt nach Unfall
Geringe Leistungsanforderung an das Kniegelenk
Keine weitere Verletzung von Meniskus oder Knorpel
Hohes Anforderungsprofil mit Stop-and-Go-Sportarten, subjektive Instabilität
Zusatzverletzungen an Meniskus, Knorpel oder anderen Bändern
Ist eine Behandlungsart weniger schmerzhaft als die andere?
Dr. med. Andreas Krüger: Die operative Methode ist direkt nach der Operation nur in Einzelfällen schmerzhafter, wobei dies durch moderne Anästhesieverfahren gut gesteuert werden kann. Später sind der Verlauf und die Beschwerden sehr ähnlich.
Was muss man sich bewusst sein, wenn man sich für die eine oder die andere Massnahme entscheidet?
Dr. med. Andreas Krüger: Das Swiss Medical Board empfiehlt, Kreuzbandrisse während der ersten drei Monate mit konservativen Massnahmen zu behandeln, da es eine 30%-Chance gibt, dass das Kreuzband ohne Operation heilt. Bei guter initialer subjektiver Kniestabilität kann auch ohne Operation ein wieder gut belastbares Kniegelenk resultieren. Zu bedenken gelten aber die Faktoren Zeit, das Schwinden der Muskulatur respektive die Gefahr der sekundären Meniskusverletzung bei anhaltender Instabilität. Die sekundäre Meniskusverletzung durch die anhaltende Knieinstabilität ist einer der entscheidendsten Faktoren für die Langzeitprognose.
Verheilt das Kreuzband bei der konservativen Behandlung nicht, kann es zu einem sekundären Schaden am Meniskus oder Knorpel kommen. In diesen Fällen wird dann ebenfalls eine operative Behandlung empfohlen.
Die Empfehlung zum operativen Eingriff ist nach den Kriterien der internationalen Kniespezialisten bei der Patientin Natalija Oehri sicher die richtige Entscheidung.
Wie sieht die Rehabilitation aus? Gibt es Unterschiede?
Dr. med. Andreas Krüger: Die Rehabilitation ist in verschiedene Phasen gegliedert.
In der ersten Phase werden vor allem der Schmerz und die Schwellung behandelt.
In der nächsten Phase steht die Förderung der muskulären Stabilisation im Fokus.
Die letzte Phase befasst sich mit der Steigerung der Belastung auf das Knie. Das Knie wird sportspezifisch auf die anstehende Belastung vorbereitet. Bevor die Patienten wieder wie gewohnt Sport ausüben dürfen, werden sie dem Ready-to-Sport-Test unterzogen, wobei mindestens 90% Leistung der Kraft und Stabilität der unverletzten Gegenseite erreicht werden müssen.
Nach der operativen Behandlung wird an Gehstöcken über drei Wochen teilentlastet mit erlaubter Vollbelastung in Streckstellung. Bei zusätzlicher Meniskusnaht muss der Patient für vier Wochen entlasten und dann allmählich bis zur sechsten Woche die Belastung aufbauen.
Die nicht-operative Methode erfordert einen ähnlichen Aufwand in der Physiotherapie, jedoch erfolgt die Belastung nach Massgabe der Beschwerden und Schwellung mit erlaubter Vollbelastung mit angelegter Knieschiene.
Kreuzbandriss: Entscheid gegen Operation
Kreuzbandriss: Entscheid gegen Operation. Patientin (56 Jahre alt) stürzte beim Skifahren und verletzte sich ihr Knie. Diagnose: Verletzung des vorderen Kreuzbandes. Von Anfang an war ihr klar, dass eine operative Behandlung für sie nicht in Frage kommt, sofern es eine Alternative gab, weil jede Operation mit einem gewissen Risiko verbunden ist. Was beim Unfall geschah, wie sie behandelt wurde und wie sie sich heute fühlt, erfahren Sie im folgenden Interview.
Kreuzbandriss: Behandlungsmethoden mit und ohne Operation (3/3)
(Patientin von Dr. med. Andreas Krüger im Interview mit Rosanna Di Bello @blog.hirslanden.ch)
«Kreuzbandriss: Ich wurde konservative also ohne Operation behandelt»
Patientin (56 Jahre alt) stürzte beim Skifahren und verletzte sich ihr Knie. Diagnose: Verletzung des vorderen Kreuzbandes. Von Anfang an war ihr klar, dass eine operative Behandlung für sie nicht in Frage kommt, sofern es eine Alternative gab, weil jede Operation mit einem gewissen Risiko verbunden ist. Was beim Unfall geschah, wie sie behandelt wurde und wie sie sich heute fühlt, erfahren Sie im folgenden Interview.
Was bedeutet Bewegungsfreiheit für Sie?
Patientin: Bewegungsfreiheit ist für mich essentiell. Bewegung und Sport gehören zu meinem körperlichen und seelischen Wohlbefinden.
Wie viel Sport machen Sie?
Patientin: Ich mache jede Woche Sport und dies auch gerne in der Natur.
Sie hatten einen Skiunfall, was ist passiert?
Patientin: Bei der Talabfahrt am Nachmittag tragen wir familienintern immer ein Rennen aus, wobei der Gewinner in der Regel unter meinem Mann und unseren Söhnen ausgemacht wird. Dies taten wir auch am Unfalltag in der Skiregion Grindelwald. Zunächst versuchte ich, mitzuhalten und den Anschluss nicht zu verlieren. Als aber an engen Passagen viele Leute in der Piste standen und ich einer Skischul-Klasse ausweichen musste, bremste ich ab und fuhr an den Rand der Piste. Ein Kantenfehler, der höhere Schnee und das stark reduzierte Tempo brachten mich zum Sturz. Ein brennender Schmerz an der Innenseite des rechten Knies liess mich sofort fürchten, dass etwas gerissen sein musste.
Wurden Sie direkt in den Notfall transportiert?
Patientin: Nein, ein Skifahrer half mir auf die Beine und ich fuhr langsam bis zur Talstation. Mein rechtes Bein war erschreckend instabil. Mit viel Konzentration und Vorsicht kam ich unten an. Wir suchten dann sofort medizinische Hilfe für die Erstversorgung auf.
Welche Behandlung führten die Ärzte bei Ihnen durch?
Patientin: Die Ärztin in Grindelwald verordnete eine weiche Schutzschiene und empfahl Kühlung und Hochlagerung. Ich habe mich dann selber um die Weiterbehandlung in Zürich bemüht, die eine Woche später in der Praxis von Dr. Krüger stattfand. Dr. Krüger untersuchte mich und zeigte mir anschliessend auf dem iPad das MRI-Bild meiner Kreuzbandverletzung. Diese bildlich vor mir zu sehen, nahm mir irgendwie den Schrecken.
Er stellte mir die verschiedenen Behandlungsmöglichkeiten vor. Einer Operation wollte ich, wenn möglich, entgehen und stattdessen auf eine konservative Behandlung mit Schiene setzen, sofern dies auch wirklich eine Option war. Ich glaube, Dr. Krüger merkte dies sehr schnell und drängte mich auch nicht zu einer Operation. Als er mich anschliessend darauf aufmerksam machte, dass ich bei der konservativen Behandlung aufgrund der eingeengten Bewegungsmöglichkeit eine Thrombose-Spritze bekommen würde, wusste ich, dass ich möglichst schnell meine bekannte Bewegungsfreiheit zurückhaben wollte. So kümmerte ich mich am gleichen Tag um eine Sportschiene und achtete darauf, mich möglichst viel zu bewegen.
Wie lange dauerte die Rehabilitation (Schienenversorgung / Physiotherapie)?
Patientin: Ich fühlte mich während der ganzen Therapie hervorragend und wurde sehr professionell betreut. Für mich bedeutete die Knieverletzung auch eine sportliche Herausforderung. Die Therapie verlangte mir einiges ab und machte mir bewusst, wie wichtig mir meine Bewegungsfreiheit und der Sport sind.
Die Schienenversorgung dauerte grundsätzlich sechs Wochen und ermöglichte mir sofort grosse Mobilität. Ich benutzte die Schiene allerdings etwas länger, da sie mich überhaupt nicht einschränkte und mir Schutz und Sicherheit gab. Die Physiotherapie dauerte schliesslich fast ein Jahr, aber ich war danach sehr viel fitter, als vor dem Unfall. Ich wollte schliesslich auch unbeschwert im folgenden Winter wieder Skifahren.
Wie lange dauerte es, bis Sie wieder mobil waren?
Patientin: Ich war schon mit der Schiene nach zwei Wochen mobil. Voll belasten konnte ich das Knie nach drei bis vier Monaten. Wandern, Golfen und Fahrrad fahren waren dann wieder angesagt. Schmerzen und Einschränkungen hatte ich aber teils noch, vor allem bei Sportarten mit Drehbewegungen wie beim Golfen.
Haben Sie beim Heilungsprozess etwas unterschätzt?
Patientin: Ja, ich habe mich selbst unterschätzt! Schwierig war für mich, dass ich total entschleunigt wurde. Ich liebe die schnelleren Sportarten und diese waren vorübergehend nicht mehr möglich. Gleichzeitig war es eine tolle Erfahrung, wie konsequent und ehrgeizig ich mich persönlich für meinen Körper und meine Genesung eingesetzt habe. Die Physiotherapeuten haben mir geholfen, mich selbst erfolgreich zu heilen. Mit dieser Erfahrung hatte ich nicht gerechnet.
Wie fühlen Sie sich heute?
Patientin: Ich fühle mich sehr gut und habe keine Beschwerden im Knie. Das liegt aber wesentlich daran, dass ich immer Muskeltraining mache, um meine Knie und überhaupt meinen Körper zu schützen. Ich laufe viel und nehme immer die Treppen und baue so auch ein wenig Training in den Alltag ein.
Fühlen Sie sich wieder sicher auf den Skiern oder haben Sie noch ein mulmiges Gefühl?
Patientin: Ich fühle mich so sicher wie früher, habe keine Angst und lebe nach dem Unfall mit der Erkenntnis, dass die schnelle Fahrt mit den Skiern sehr viel gesünder für das Knie ist als das Umfallen im Zeitlupen-Tempo.
Kreuzbandriss: Entscheid für Operation
Kreuzbandriss: Entscheid für Operation. Patientin (37 Jahre), eine sportliche junge Mutter von zwei Söhnen, war gerade dabei, ihrem jüngsten Sohn das Skifahren beizubringen, als sie im Zeitlupentempo stürzte. Sie merkte sofort: Mit dem Knie stimmte etwas nicht. Der Dorfarzt aus der Skiregion vergewisserte ihr aber, dass alles in Ordnung sei. 8 1/2 Wochen später entschied sie sich, das Kreuzband zu operieren. Wie es dazu kam, erfahren Sie im nachfolgenden Interview.
Kreuzbandriss: Behandlungsmethoden mit und ohne Operation (2/3)
(Patientin von Dr. med. Andreas Krüger im Interview mit Rosanna Di Bello @blog.hirslanden.ch)
«Kreuzbandriss: Ich entschied mich für eine Operation»
Patientin (37 Jahre), eine sportliche junge Mutter von zwei Söhnen, war gerade dabei, ihrem jüngsten Sohn das Skifahren beizubringen, als sie im Zeitlupentempo stürzte. Sie merkte sofort: Mit dem Knie stimmte etwas nicht. Der Dorfarzt aus der Skiregion vergewisserte ihr aber, dass alles in Ordnung sei. 8 1/2 Wochen später entschied sie sich, das Kreuzband zu operieren. Wie es dazu kam, erfahren Sie im nachfolgenden Interview.
Was bedeutet Bewegungsfreiheit für Sie?
Patientin: Bewegungsfreiheit bedeutete mir schon immer viel. Bis zu meinem 19. Lebensjahr war ich im Ski-Nachwuchskader. Ich bewege mich gerne und fühle mich ohne regelmässigen Sport nicht wohl.
Wie viel Sport machen Sie?
Patientin: Während meiner Karriere im Ski-Nachwuchskader trainierte ich fünf Tage die Woche entweder Kraft, Ausdauer oder Schnelligkeit. Nach meiner Kaderzeit trainierte ich jede Woche drei Mal zu Hause auf meinem Crosstrainer. Als die Kinder kamen, folgten zwei Jahre, in denen ich nicht mehr wie gewohnt Sport ausüben konnte. Aber dann packte mich die Lust wieder: Crosstraining zu Hause, einmal in der Woche auf dem Tennisplatz und ab und zu golfen. Im Winter fand man mich wieder regelmässiger auf der Skipiste.
Inzwischen mache ich ca. dreimal pro Woche Kraftübungen mit dem eigenen Körpergewicht anstelle des Crosstrainings. Dazu hat mich das Aufbautraining nach meiner Operation motiviert.
Sie hatten einen Skiunfall, was ist passiert?
Patientin: Es geschah bei einem Familien-Skiausflug. Mein dreijähriger Sohn hatte ein sogenanntes «Gstältli» an und lernte Ski fahren. Ich hielt die Riemen fest und wir fuhren hintereinander in eine Kurve. Mein Sohn stürzte und blieb liegen. Ich war dicht hinter ihm und bremste abrupt. Dabei hängte ich im Stemmbogen mit der Skispitze bei ihm ein und es drehte mir den rechten Ski nach innen. Ich spürte einen Knacks im Knie. Ich sah mich schon mit gerissenem Kreuzband auf dem OP-Tisch liegen und danach mit Krücken herumhumpeln. Nach fünf Minuten nahm ich meinen ganzen Mut zusammen und stand auf. Stehen war problemlos möglich. Schmerzen hatte ich auch nur leicht. Ich dachte bloss: Puh, Glück gehabt.
Wurden Sie direkt in den Notfall transportiert?
Patientin: Nein, da ich noch selbst Skifahren konnte, fuhren wir anschliessend zur Mittelstation im Skigebiet und mit der Sesselbahn zur Talstation. Um sicher zu gehen, suchte ich den Dorfarzt auf und zeigte ihm mein Knie. Er belächelte mich aber mehr oder weniger und meinte, da sei alles in Ordnung. Erleichtert von seiner Diagnose ging ich meinem gewohnten Alltag nach: regelmässig Tennis spielen und mit dem Velo zur Arbeit fahren. Obwohl ich leichte Schmerzen hatte, dachte ich mir nichts dabei.
Nach ca. zwei Monaten mit konstanten Schmerzen fand ich das Ganze dann aber doch sehr verwunderlich und suchte einen Spezialisten auf, um mein Knie erneut untersuchen zu lassen. Nach einem kurzen Untersuch an meinem Knie war für ihn die Diagnose klar, entgegen der des Dorfarztes: ein gerissenes vorderes Kreuzband. Gleich am nächsten Tag hatte ich einen MRI-Untersuch, der seine Diagnose bestätigte.
Welche Behandlung wurde bei Ihnen durchgeführt?
Patientin: Dr. Krüger klärte mich sehr neutral über die Behandlungsmöglichkeiten auf. Ich war unsicher, ob ich mich für oder gegen eine Operation entscheiden sollte. Ich äusserte Dr. Krüger meine Bedenken und betonte, dass es mir wichtig sei, meine Hobbys, vor allem dem Skifahren und Tennisspielen, wieder problemlos nachgehen zu können. Dr. Krüger erklärte mir, dass in meinem Fall eine Operation die bessere Lösung sei. Ich bin mir heute sicher, mich richtig entschieden zu haben.
Wie fühlten Sie sich nach der Operation?
Patientin: Ich hatte die ersten Tage starke Schmerzen und fand es sehr unangenehm, dass das Knie weder gestreckt noch richtig gebeugt sein konnte. Zudem war mir von der Narkose und den Medikamenten oft übel.
Wie lange dauerte die Rehabilitation (Schienenversorgung / Physiotherapie)?
Patientin: Am zweiten Tag nach der Operation konnte ich wieder aufstehen und selbständig zur Toilette gehen. Ich trainierte ab dem ersten Tag täglich drei Mal mit der Kniebewegungsschiene, den Elektroden für den Muskelaufbau und ab dem zweiten Tag kam regelmässige Physiotherapie hinzu.
Die Schiene habe ich ca. zwei Monate getragen, sie hat mir eine gewisse Sicherheit gegeben. In die Physiotherapie ging ich wöchentlich ein- bis zweimal für sechs Monate.
Wie lange dauerte es, bis sie wieder mobil waren?
Patientin: Die Schwellung im Knie ging leider nicht so schnell zurück wie erhofft. Als wir sechs Wochen nach der OP in die Ferien ans Meer fuhren, ging ich noch an Krücken und konnte noch nicht voll belasten. Die zwei Wochen am Strand und das Salzwasser taten mir gut. In die Schweiz zurückgekehrt, also acht Wochen nach der Operation, konnte ich problemlos ohne Krücken gehen, voll belasten und wieder Auto fahren.
Haben Sie beim Heilungsprozess etwas unterschätzt?
Patientin: Schwierig war nur die anspruchsvolle und strenge Physiotherapie, die ich aber sehr schätzte. Ich denke, mir geht es heute nur deshalb so gut, weil mein Therapeut mich regelmässig an meine Grenzen gebracht hat.
Taping in Sport und Rehabilitation
Spätestens seit der Fussball-EM von 2012 wissen wir, was Tape im Sport ist. Maximal angespannte Muskulatur, versteinerter Blick – die Pose des Mario Balotelli nach seinem 2:0 im Halbfinale gegen Deutschland. Entblößter perfekt trainierter Oberkörper. Diese Winner Pose hat sich sofort weltweit in das Kollektivgedächtnis der EM-Zuschauer eingebrannt. Aber wie viel Wirkung steckt wirklich in diesen publikumswirksamen, aufgeklebten grellbunten Tapes? Mehr Kraft, weniger Schmerz, mehr Präzision und schnellere Erholung nach anstrengenden Wettkämpfen?
Wirkungsvoller Einsatz von Taping im Polosport
(Dr. med. Andreas Krüger @Poloplus10.com)
Spätestens seit der Fussball-EM von 2012 wissen wir, was Tape im Sport ist. Maximal angespannte Muskulatur, versteinerter Blick – die Pose des Mario Balotelli nach seinem 2:0 im Halbfinale gegen Deutschland. Entblößter perfekt trainierter Oberkörper. Diese Winner Pose hat sich sofort weltweit in das Kollektivgedächtnis der EM-Zuschauer eingebrannt. Aber wie viel Wirkung steckt wirklich in diesen publikumswirksamen, aufgeklebten grellbunten Tapes? Mehr Kraft, weniger Schmerz, mehr Präzision und schnellere Erholung nach anstrengenden Wettkämpfen?
Der Erfolg dieser Methode hält seit über 30 Jahren an. 1979 hatte der Japaner Dr. Kenzo Kase die zündende Pionieridee, seine chiropraktische Behandlung mittels elastischen Baumwolltapes zu unterstützen und die Wirkung zu verlängern. Begonnen hat Dr. Kase seine Tape-Therapie bei Sumo-Ringern mittels hautfarbender Klebestreifen, die der Beschaffenheit der Haut nachempfunden sind. Die feingewebte, atmungsaktive und hochelastischer Baumwolle wird mit Spannung auf betroffene Körperstellen geklebt. Es soll hierdurch eine zusätzliche Verschiebung der Hautschichten stattfinden, da die Haut durch die Bewegung leicht angehoben wird und der Druck auf die Schmerzrezeptoren in der unteren Hautschicht verringert wird. Durch die visuell ansprechende Aufbringtechnik soll ein stimulierender Effekt für die Muskeln ausgelöst werden. Eine zusätzliche Wirkung der gesteigerten Durchblutung und der hierdurch unterstützte Abfluss von Lymphflüssigkeit sind gemäß Hersteller (deren Namen mannigfaltig sind) die Folge und dienen der besseren Regeneration.
Die Studienlage in der elektronischen medizinischen Weltliteratur (Pubmed) zeigt augenblicklich keine einheitlich signifikanten Ergebnisse bezüglich der anhaltenden Wirkung von verschiedenen Tape-Varianten. Es bestehen jedoch Fallberichte, die die tendenziellen Verbesserungen verschiedener Taping-Anwendungen bezüglich Kraft und Schmerz bei Athleten verschiedener Couleur nachweisen konnten.
Im Polosport entstehen regelmäßig Verletzungen der Muskulatur sowie der Sehnen und Bänder des Schlagarmes durch übermäßige Belastung. Schläge des Gegners im heißen Zweikampf sowie die nicht seltenen Stürze hinterlassen schmerzhafte Verletzungen. Auch Rückenbeschwerden bei den mächtigen Schlägen in einer sonst ungewohnten Haltung über den Hals des Pony fordern aufgrund der maximale Belastungen des Körpers ihren Tribut. Innerhalb eines Turniers kann so durch das Aufbringen der elastischen Tapes eine Stabilisierung der Schulter erreicht werden und der Spieler weiterhin ohne Schulterluxation zu Ende spielen. Auch nach dem Schlag auf den Daumen des Schlagarmes kann die Abschwellung durch Aufbringen des Tapes in der lymphabflussstimulierenden Weise unterstützt werden. Im letzten Chukker, wenn die Kraft zum entscheidenden Faktor wird, kann durch ein Oberarm- oder Vorderarm-Taping die Befindlichkeit des Spielers beeinflusst werden. Auch bei akuten Knieverletzungen kann ein stabilisierendes Tape hilfreich sein.
Polospieler Andres „Lala“ Laplacette ist von der Wirkung der Tapes begeistert: „Ich habe die Tapes zum ersten Mal beim Arena Polo World Cup Azerbaijan in Baku ausprobiert. Dort hatte ich mich sehr schmerzhaft am Rücken verletzt. Zuvor hatte ich ähnliche Tapes bei anderen Athleten gesehen und fragte mich, ob sie mir helfen könnten. Ich probierte die Tapes und fühlte mich erleichtert. Es war, als ob jemand meine Rückenmuskeln halten würden. Zusätzlich wurden sie von den Tapes gewärmt. Ich konnte das Spiel ohne Probleme fortsetzen. Ich war überglücklich, denn in Baku beim ersten Poloturnier dabei zu sein, war eine großartige Gelegenheit für uns alle. Am letzten Turniertag platzierte mir Dr. Krüger ein Tape am Arm, weil mir inzwischen eigentlich alles weh tat. Am liebsten hätte ich die Tapes am ganzen Körper gehabt!“
Auch Tito Gaudenzi (Polospieler) haben Tapes sehr geholfen: „Beim Polo sind wir vielen abrupten und extremen Bewegungen ausgesetzt. Das liegt in der Natur des Sports: die Schnelligkeit, das Reiten, das Spielen. Vor allem Rücken und Schulter leiden darunter. Tapes können diese Probleme schnell verbessern. Vor dem Spiel angebracht, stabilisieren sie und verbessern die Beweglichkeit. Bei einem meiner letzten Turniere in Baku hatte ich von einer früheren Verletzung heftige Schmerzen im Lendenbereich. Dr. Andreas Krüger half mir, wieder fit für das Match zu werden. Das richtige Work-out vor dem Spiel und vor allem das korrekte Taping erlaubten mir weiterzukämpfen. Ich kann Taping uneingeschränkt für alle Sportarten wärmstens empfehlen. Es ist eine einfache und dabei sehr effektive Lösung.“
Das Resümee lautet somit, dass die moderne Wissenschaft es nicht beweisen kann – aber liegen Mario Balotelli, Serena Williams und David Beckham daneben? Ihre sportlichen Leistungen haben sie jedenfalls erbracht.
Zusammengefasste Vorteile von Taping
Muskelaktivierung
Wiederherstellung der Verletzung
Ödemkontrolle (Verringerung der Schwellung)
Haltungskorrektur
Schwangerschaftsunterstützung
Unterstützung von sportlichen und sportlichen Leistungen
Sport Taping
Athletic taping is recognized as one of the top preventative measures for reduction of injuries in collision sports. Taping was popularised by Dr. Kenzo Kase, who officially developed the Kinesio Taping Method in 1979. Using Sports Taping can give you the security you need to stay on the field and avoid those niggling injuries.
Effective use of taping in the sport of polo
(Dr. med. Andreas Krüger @Poloplus10.com)
We know about taping in sport since the 2012 European Football Championship at the latest. The muscles maximum tense, with a stony look – the posture of Mario Balotelli in the semi-final against Germany after making it 2-0. Bare, perfectly trained chest. This winning pose immediately burned itself into the spectator’s minds. But what effects do these catchpenny, affixed and gaudily coloured tapes really have? More strength, less pain, more precision and a rapid recovery after exhausting competitions?
The success of this method lasts for more than 30 years. In 1979, the Japanese Dr. Kenzo Kase had the dazzling idea to support and extend the effect his chiropractic therapy by use of elastic cotton tapes. Dr. Kase started his tape therapy with sumo wrestlers by use of skin-coloured tapes, which are based on the consistence of the skin. The finely woven, breathable and highly elastic cotton is glued with tension on affected body locations. Through this, an additional shift of the layers of skin is supposed to take place, because through the movement the skin is being lifted and the pressure on the pain receptors in the lower layers of skin is being reduced. A stimulating effect for the muscles is meant to be induced through the visual appealing technique of application. According to the producers, an additional effect of the heightened circulation and the hereby supported drain of lymph fluid are a consequence of this and conduce to a better regeneration.
The scientific findings in the electronic medical world literature (Pubmed) currently show no consistent, significant results regarding the enduring effect of different tape variants. But case reports exist which achieved to prove the tendential improvement through different applications of the tapes regarding strenght and pain of the athletes of all shades.
In the sport of Polo, injuries of the muscles as well as of the sinews and ligaments of the arms which beat the ball develop regularly due to excessive stress. Strikes of the opponent during a tackling as well as the not uncommon downfalls leave painful injuries. Back complaints as a result of strong strikes in an unusual position over the neck of the pony also take a toll on the players due to the maximum strain of the body. During a tournament the applications of the elastic tapes can accomplish a stabilisation of the shoulder and the player can finish the match without a dislocation of the shoulder. Even after a blow on the thumb of the arm which beats the balls the application of a tape can support the detumescence through the drain of the lymph fluid. In the last chukker, when strength becomes the decisive factor, the condition of the player can be influenced by tapings of the upper arm and the forearm. The stabilising tapes can also be helpful at acute knee injuries.
Polo player Andres “Lala” Laplacette is excited about the effect of the tapes: “I tried the tapes for the first time in Baku (during the Arena Polo World Cup Azerbaijan). I fell on my back, and it was hurting quite bad! I had seen similar tapes before on other athletes and I was wondering whether they could help me or not. After trying them I felt more relieved. On the one side it seems like somebody was holding the muscles of my back. And on the other side, the tapes were keeping them warm. I could play the rest of the games with no problem! I was really happy because it was a big opportunity for all of us to play polo there for the first time. On the last day the Dr. Krüger placed me one on my arm, because after two games on the days before, everything was hurting. So I would have liked tapes all over my body!“
The tapes also helped Tito Gaudenzi (polo player) a great deal: “I have had a great experience with tapping in my sport. In Polo we are exposed to a lot of abrupt and extreme movements given the nature of the sport, the speed, riding the horse and playing the game. A lot of common issue are back and shoulder problems. Both can rapidly be improved by taping it the right way before the game. It gives it more stability and increasing movement. In one of my last tournaments in Baku, Azerbaijan I had experienced some severe lower back pain from a prior injury. Dr. Andreas Krüger helped me be ready for the game through the right pre-game work out and most importantly the correct tapping that allowed me to successfully compete again. I can only strongly recommend taping in my sport or any other. Its a simple and effective solution that can easily be applied if and when done correctly.“
In summery, it can be said, therefore, that modern science cannot prove it – but are Mario Balotelli, Serena Williams and David Beckham off the base? In any case they have delivered their sporting performances.
Summarized benefits of taping
Pain relief
Muscle activation
Injury recovery
Oedema control (swelling reduction)
Postural correction
pregnancy support
Assisting athletic & sports performance